Практическое руководство по предварительным разрешениям GLP-1 (2026)
Справочник для врачей, ориентированный на Нью-Йорк
Скачать PDF здесь
Один из самых частых вопросов, который мне задают коллеги, касается предварительных разрешений на применение препаратов GLP-1.
Это также один из самых разочаровывающих аспектов практики медицины в области лечения ожирения. Я трачу много часов в неделю на оформление предварительных разрешений. Многие пациенты имеют право на получение этих лекарств по своим страховым планам, но им отказывают просто потому, что предварительное разрешение было оформлено некорректно.
Цель данного руководства — упростить этот процесс.
Некоторые из приведенных ниже сведений могут относиться конкретно к моему родному штату Нью-Йорк, но многие из этих принципов применимы на национальном уровне.
Этот пост в первую очередь предназначен для поставщиков медицинских услуг, но если какие-либо хорошо информированные пациенты считают, что они имеют право на лечение, но им было отказано, не стесняйтесь поделиться этой информацией со своим лечащим врачом.
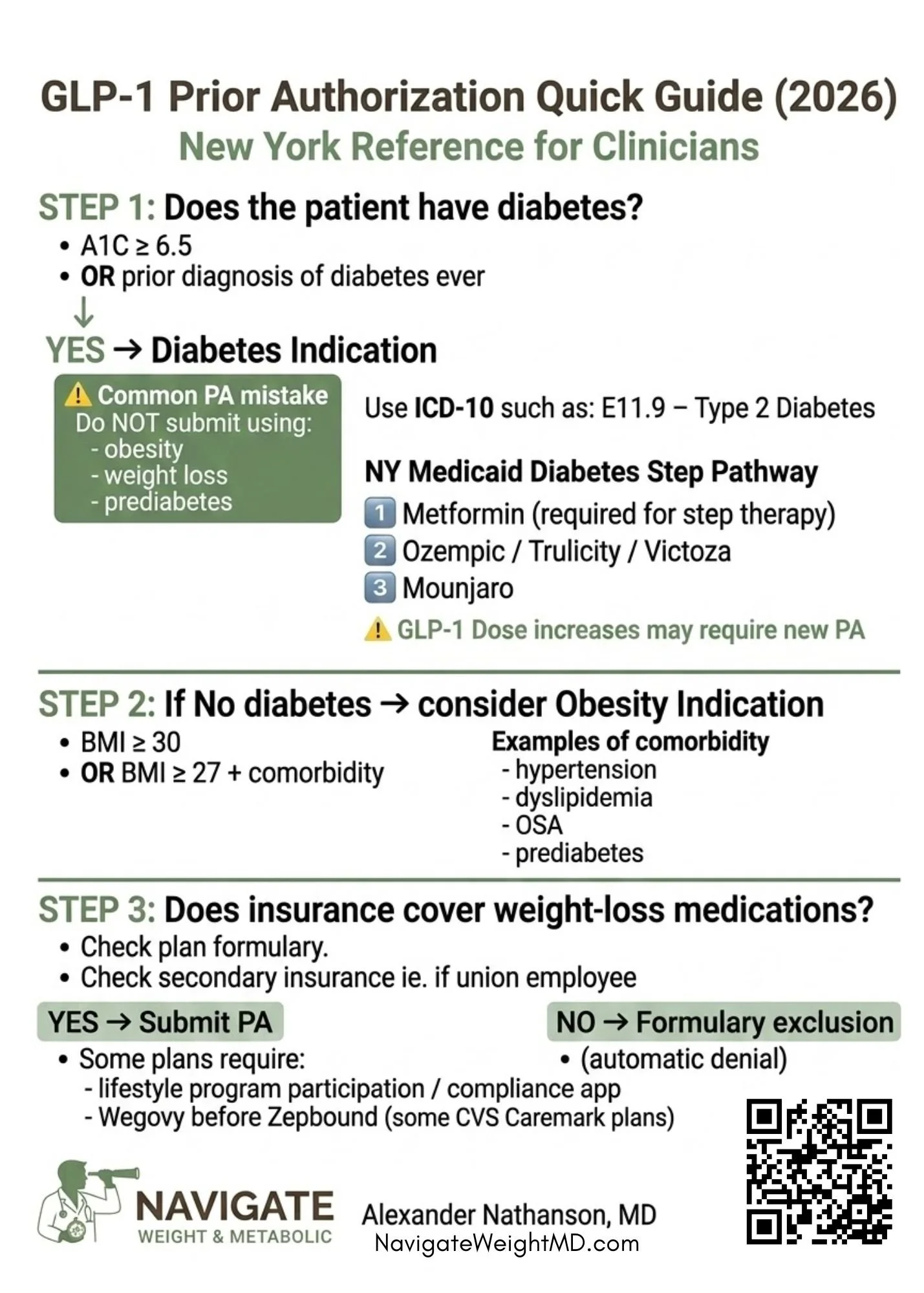
Шаг 1: Определите, есть ли у пациента диабет
Первый и самый важный вопрос заключается в том, страдает ли пациент диабетом или когда-либо страдал диабетом.
Диабет определяется как:
Гемоглобин A1C ≥ 6,5% или
Документально подтвержденная история диабета в любое время в прошлом.
Ключевой вопрос заключается в том, соответствовал ли пациент когда-либо диагностическим критериям диабета, даже если его показатель A1C с тех пор улучшился.
Например:
Если у пациента ранее был показатель A1C ≥6,5, а сейчас, после лечения, он составляет 6,0, он по-прежнему подходит под показание «диабет».
Подача предварительного разрешения по поводу ожирения, а не диабета, является одной из наиболее распространенных причин отказа.
Важный совет по предварительному разрешению
Предварительное разрешение должно содержать код диагноза диабета.
Пример:
E11.9 – Сахарный диабет 2 типа без осложнений
Не подавайте предварительное разрешение, используя:
ожирение
потеря веса
преддиабет
Страховые планы могут также требовать лабораторную документацию, подтверждающую диабет.
Покрытие GLP-1 при диабете
Большинство коммерческих страховых планов и Medicare
Обычно покрываемые препараты GLP-1 включают:
Оземпик
Мунджаро
Трулисити
Виктоза
Рыбельсус
Некоторые планы требуют поэтапного лечения, т. е. пробного применения метформина перед утверждением.
Медикэйд штата Нью-Йорк
Для пациентов с диабетом, застрахованных по программе Medicaid штата Нью-Йорк:
Требуется ступенчатая терапия.
Типичная последовательность:
Метформин
Терапия GLP-1
Обычно разрешенные лекарства включают:
Оземпик
Трулисити
Виктоза
Мунжаро обычно одобряется в качестве терапии третьей линии.
В программе Medicaid штата Нью-Йорк увеличение дозы может потребовать нового предварительного разрешения, даже если препарат был ранее одобрен.
Шаг 2: Ожирение без диабета
Если у пациента нет диабета, препарат должен быть назначен по показанию «ожирение».
Типичные критерии включают:
ИМТ ≥30, или
ИМТ ≥27 с сопутствующими заболеваниями, связанными с весом
Код МКБ-10: E66.3 или E66.9
Примеры сопутствующих заболеваний включают:
Гипертония
дислипидемия
Обструктивное апноэ во сне
Преддиабет
Одобренные FDA препараты для контроля веса
Текущие варианты GLP-1 включают:
Вегови
Zepbound
Saxenda (в настоящее время используется редко)
Коммерческое страховое покрытие
В большинстве коммерческих страховых планов покрытие расходов на лекарства от ожирения является двояким.
Наиболее важным фактором является то, включает ли страховой план в список лекарственных средств препараты для контроля веса.
Если лекарства для контроля веса покрываются страховкой
Пациент должен соответствовать критериям предварительного разрешения, которые обычно включают:
Документация по ИМТ
сопутствующие заболевания
история веса
Если исключить препараты для контроля веса
Как правило, заявление будет автоматически отклонено.
К сожалению, эти планы часто не предоставляют возможности обжалования, поскольку сама категория лекарственных средств исключена из покрытия.
Предпочтения в формуляре
Некоторые планы CVS Caremark предпочитают Wegovy, а не Zepbound.
В этих планах:
Обычно сначала необходимо попробовать Wegovy.
Zepbound может быть одобрен после неудачи или непереносимости.
Программы обеспечения соответствия
Некоторые страховщики требуют участия в программе по изменению образа жизни или коучинга перед утверждением лекарственного препарата, например, Wellspark для планов EmblemHealth.
Требования к продлению
Большинство страховых планов требуют документального подтверждения клинического ответа для продолжения страхового покрытия.
Типичные требования:
Потеря веса не менее 5% от исходного веса.
Важно зафиксировать исходный вес на момент начала приема лекарства, так как страховые компании часто сравнивают вес при продлении полиса с исходным весом.
Недостаточное документирование исходного веса может привести к отказу в продлении полиса.
Продолжение терапии
Если пациент уже принимает препарат GLP-1, но меняет страховой план, предварительное разрешение часто можно подать в следующем виде:
Продолжение терапии
Полезная документация может включать:
текущие лекарства и дозировка
продолжительность терапии
предыдущий вес или реакция A1C
В некоторых случаях продолжение ведения документации о терапии может помочь обойти требования по поэтапной терапии.
Пациенты с несколькими страховыми планами
Некоторые пациенты имеют вторичное страховое покрытие, особенно те, кто участвует в профсоюзных планах.
Пример сценария:
Первичная страховка отказывает в покрытии
Вторичное страхование профсоюза может покрыть расходы на лекарства.
Прежде чем сделать вывод о том, что лекарство не покрывается страховкой, стоит проверить все действующие страховые планы.
Ограничения покрытия Medicare
Medicare не покрывает лекарства, используемые исключительно для похудения. Это прописано в законе о Medicare.
Однако препараты GLP-1 могут по-прежнему покрываться страховкой при вторичных медицинских показаниях.
Квалифицирующий диагноз должен быть четко указан в форме предварительного разрешения.
Вторичные показания, покрываемые программой Medicare
Wegovy — снижение сердечно-сосудистого риска
Wegovy одобрен для вторичной профилактики сердечно-сосудистых заболеваний у пациентов с ожирением.
Примеры:
Ишемическая болезнь сердца (ИБС)
История инфаркта миокарда
Предыдущий инсульт
Заболевание периферических артерий (ППА)
Обычно требуется документация.
Wegovy — стеатогепатит, связанный с метаболической дисфункцией (MASH)
Покрытие может быть возможно для пациентов с:
Умеренный до выраженного фиброза (F2–F3)
Может потребоваться подтверждающая документация.
Zepbound — обструктивное апноэ во сне
Zepbound одобрен FDA для лечения обструктивного апноэ сна средней и тяжелой степени.
Страховые компании часто требуют:
результаты исследования сна
документация о серьезности
Расширенное покрытие Medicare вступает в силу в июле 2026 года. Следите за обновлениями, чтобы узнать более подробную информацию.
Медикэйд штата Нью-Йорк и препараты для похудения
В штате Нью-Йорк программа Medicaid в настоящее время не покрывает расходы на препараты GLP-1 для контроля веса.
Основной план
Некоторые пациенты имеют право на участие в программе New York Essential Plan, программе страхования для лиц с низким доходом, отдельной от Medicaid.
Покрытие расходов на лекарства для контроля веса варьируется в зависимости от страховой компании и может быть доступно.
Редкое исключение из программы Medicaid
Ограниченное исключение может существовать для вторичной сердечно-сосудистой профилактики.
Типичные требования включают:
ИМТ ≥40
документированное атеросклеротическое сердечно-сосудистое заболевание
использование специальной формы предварительного разрешения Wegovy
Ключевые выводы
Определите, был ли у пациента когда-либо диабет.
Используйте правильный диагностический код в предварительном разрешении.
Убедитесь, что страховой план покрывает расходы на лекарства для контроля веса.
Зафиксируйте исходный вес при начале терапии
Рассмотрите вторичные показания для покрытия по программе Medicare.
Заключительные размышления
Предварительные разрешения на применение препаратов GLP-1 могут быть сложными и трудоемкими.
Однако многие отказы происходят просто потому, что заявление не соответствует критериям страховщика.
Понимание различий между показаниями для лечения диабета, ожирения и вторичными показаниями может значительно повысить вероятность получения одобрения.
Страховые полисы часто меняются и различаются в зависимости от плана. В данном руководстве отражены общие тенденции, наблюдаемые в Нью-Йорке, но они могут не относиться ко всем страховщикам.
Если вы нашли это руководство полезным, поделитесь им с коллегами, которые занимаются предварительным разрешением GLP-1.
Я также веду виртуальную практику по лечению ожирения, специализирующуюся на комплексном контроле веса и кардиометаболической помощи. Если у вас есть пациенты, которым может помочь специализированная помощь в лечении ожирения, вы можете направить их ко мне.